Nova York e Nova Jersey enfrentam uma crescente alerta sanitária devido à propagação de “supermicrorganismos” invisíveis, como a Candida auris. O avanço do fungo evidencia o impacto crítico do uso inadequado de antibióticos e o surgimento de patógenos resistentes aos tratamentos convencionais.
Esta tendência, que afeta prioritariamente hospitais e centros de saúde, representa uma ameaça concreta. Segundo informações publicadas pelo jornal New York Post, os tratamentos habituais estão perdendo eficácia, o que pode transformar infecções anteriormente consideradas rotineiras em quadros de alta periculosidade.
Vale lembrar que, no Brasil, a cidade São Paulo já confirmou casos do superfungo Candida auris.
Concentração de casos no eixo Nova York-Nova Jersey
Durante o primeiro semestre de 2024, Nova York e Nova Jersey concentraram aproximadamente 20% de todos os casos nacionais de Candida auris. O fungo, identificado oficialmente nos Estados Unidos em 2016, consolidou-se como um dos maiores desafios de saúde pública na região metropolitana de Nova York.
No período analisado, as autoridades sanitárias locais confirmaram 623 casos clínicos (pacientes que efetivamente desenvolveram a doença) e detectaram 849 portadores assintomáticos durante operações de vigilância. Os dados refletem a magnitude e a velocidade da expansão dessa ameaça.
Por que a Candida auris é considerada uma “superbactéria”?
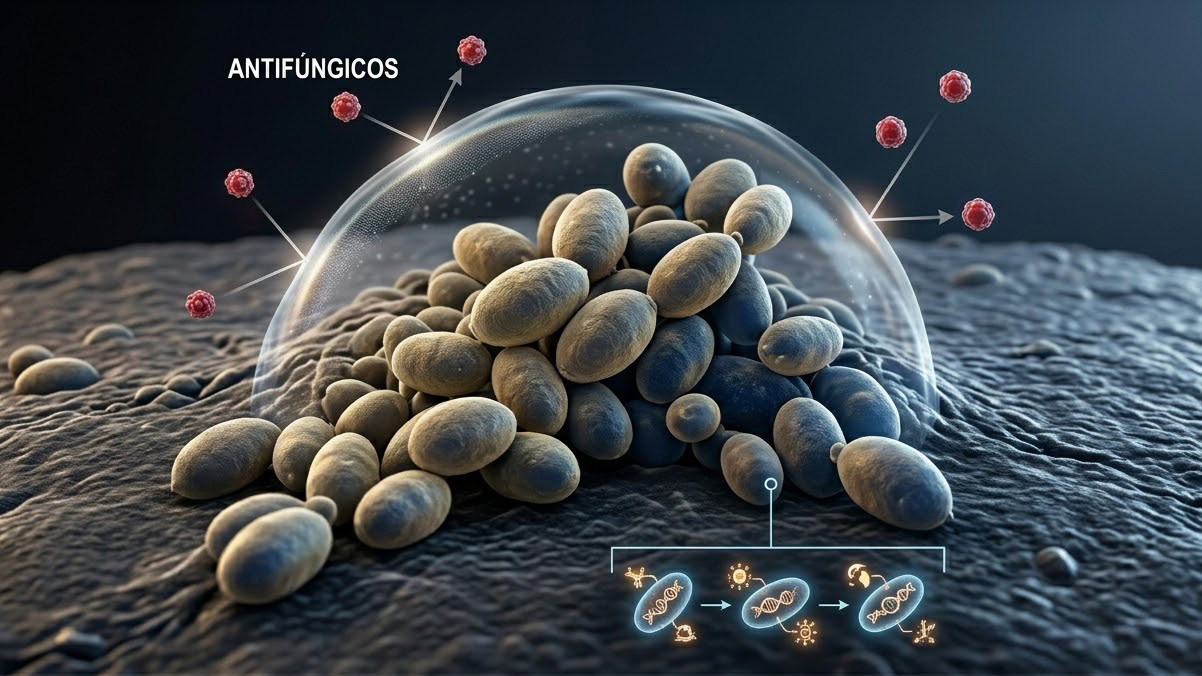
Embora seja um fungo, a Candida auris tem sido catalogada por epidemiologistas e gestores médicos como uma “superbactéria” (ou superfungo) devido à sua resiliência extrema.
Ela é capaz de persistir em superfícies hospitalares mesmo após rigorosos processos de desinfecção e apresenta resistência comprovada aos principais tratamentos antifúngicos disponíveis.
Especialistas consultados reforçam que essa “fortaleza” biológica representa um risco severo para:
- Pessoas imunodeprimidas;
- Pacientes em estado crítico;
- Indivíduos submetidos a múltiplos tratamentos com antibióticos.
Nesses grupos, uma infecção por C. auris pode evoluir rapidamente para quadros letais. A Agência de Saúde Pública local intensificou as medidas de monitoramento e isolamento em centros de atendimento, mas a presença do fungo continua em ascensão.
O papel do uso indiscriminado de antibióticos
O avanço da Candida auris é apenas o sintoma de um fenômeno global mais amplo: o aumento de bactérias e fungos resistentes, apelidados pelos especialistas de “bactérias de pesadelo”.
O doutor Aaron Glatt, diretor do departamento de medicina do hospital Mount Sinai South Nassau, explica que o uso desnecessário de antibióticos não apenas aumenta o risco de efeitos colaterais, mas favorece diretamente o surgimento de resistências.
A automedicação, especialmente o uso de antibióticos para tratar infecções virais (como gripes e resfriados), potencializa o desenvolvimento de mecanismos de defesa nos microrganismos.
De acordo com Glatt, os antibióticos devem ser reservados exclusivamente para infecções bacterianas confirmadas, como faringites ou pneumonias bacterianas.
O uso indiscriminado promove mutações genéticas que as bactérias podem transmitir a outras cepas, inviabilizando terapias futuras e deixando a medicina sem recursos para tratar doenças comuns.
Um desafio global e o efeito da pandemia
A resistência antimicrobiana não é um problema restrito a Nova York. A Organização Mundial da Saúde (OMS) estima que uma em cada seis infecções bacterianas no mundo já não responde aos tratamentos convencionais.
Entre 2018 e 2023, a resistência aos antibióticos cresceu entre 5% e 15% ao ano. Esse processo foi drasticamente acelerado durante a pandemia de Covid-19, quando milhões de pacientes receberam antibióticos de forma equivocada para tratar uma infecção que era, na verdade, de origem viral.
O cenário coloca o sistema de saúde internacional diante do risco de um “retrocesso médico”, retornando a uma era onde pneumonias ou infecções urinárias simples podiam ser fatais por falta de alternativas terapêuticas eficazes. O problema é ainda mais grave em países com sistemas de saúde sobrecarregados e acesso limitado a novos fármacos.
 A resistência antimicrobiana cresce entre 5% e 15% anualmente / Foto gerada pelo Gemini/IA
A resistência antimicrobiana cresce entre 5% e 15% anualmente / Foto gerada pelo Gemini/IAGrupos de risco e inovação farmacêutica
Embora o risco para a população geral ainda seja considerado baixo, os casos graves de Candida auris concentram-se em hospitais e unidades de cuidados prolongados (asilos e centros de reabilitação).
No campo da ciência, busca-se desesperadamente por soluções. Novos medicamentos mostraram resultados promissores contra bactérias como Escherichia coli e Klebsiella pneumoniae.
Contudo, o desenvolvimento de antibióticos inovadores enfrenta um obstáculo econômico: esses fármacos não geram o mesmo retorno financeiro que medicamentos de uso contínuo, o que afasta o investimento da indústria.
A Lei PASTEUR
Para enfrentar esse gargalo, o Congresso dos Estados Unidos debate a Lei PASTEUR. A proposta bipartidária sugere um “modelo de assinatura”: o governo pagaria um valor fixo às farmacêuticas pelo acesso a novos antibióticos, independentemente do volume de vendas.
O objetivo é garantir previsibilidade financeira para incentivar a pesquisa de medicamentos vitais para a sobrevivência da saúde pública.
Estratégias de contenção
Especialistas são unânimes: para evitar que infecções comuns se tornem intratáveis, é necessária uma combinação de:
- Uso racional de medicamentos: Fim da automedicação e prescrição rigorosa.
- Inovação científica: Incentivos governamentais para novos fármacos.
- Protocolos hospitalares: Vigilância epidemiológica e isolamento rigoroso de casos suspeitos.
A contenção da Candida auris depende hoje da capacidade dos hospitais de manterem barreiras sanitárias eficazes para proteger os mais vulneráveis e garantir a segurança sanitária da população em geral.
